便失禁は、無意識または自分の意思に反して肛門から便が漏れる症状をいいます。国内では約500万人が悩んでいるといわれ、「恥ずかしいから」と受診をためらう人が多い症状です。
便失禁はいったいどういう病気なのでしょうか?どういう仕組みや原因で起こる病気なのでしょうか? 自治医科大学医学部消化器外科学教授の味村俊樹先生に聞きました。
加齢や手術など、便失禁の原因はさまざま
便失禁は命に関わる病気ではありませんが、便漏れの不安から引きこもりがちになると、生活の質(QOL)にも影響を与えます。加齢によって肛門周辺の筋肉の機能が低下し、肛門を締める力が弱くなることが最も多い原因ですが、出産時の肛門の損傷、肛門や直腸の手術による後遺症、神経系の障害や過敏性腸症候群などもあり、多くの原因が関連しています。
では、排便の仕組みはどのようになっているのでしょうか?
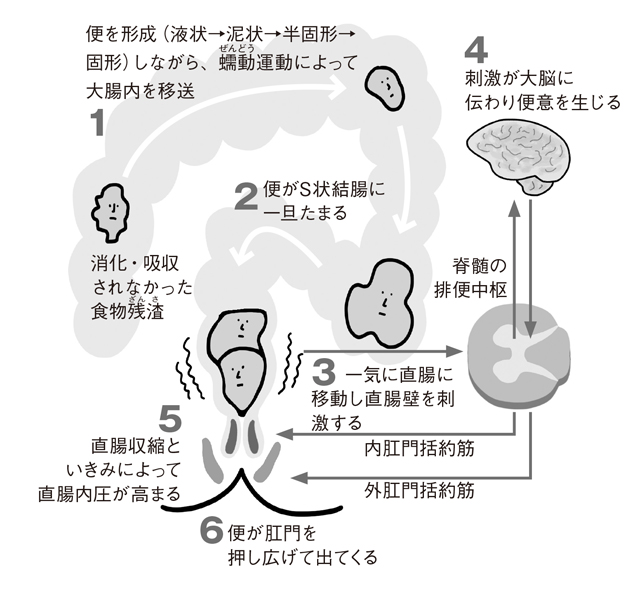
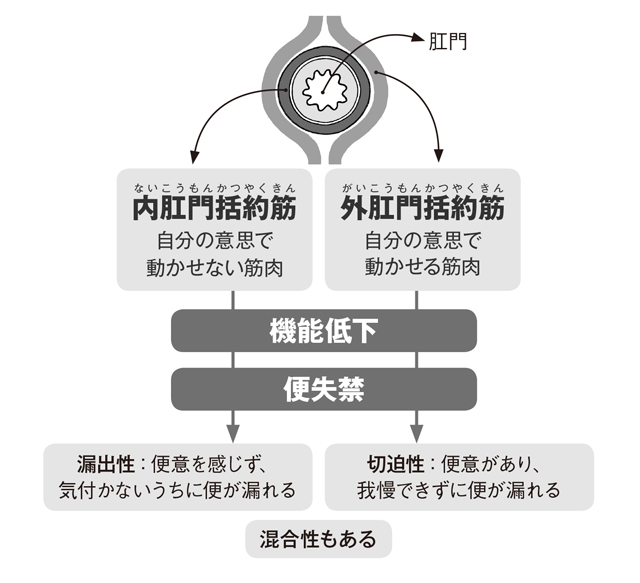
肛門周辺には内肛門括約筋(ないこうもんかつやくきん/自分の意思で動かせない筋肉)と外肛門括約筋(がいこうもんかつやくきん/自分の意思で動かせる筋肉)の2種類の筋肉がありますが、この筋肉の機能低下が低下して、便失禁をもたらすのです。便失禁の主な種類には、以下があげられます。
・無意識のうちに便が漏れる漏出(ろうしゅつ)性
・自分の意思に反して便が漏れる切迫性
・両方の症状がある混合性
その症状、1人で悩まないで!原因に合った治療法で対処が可能
「加齢だから仕方がない......」とあきらめている人も多い便失禁ですが、治療法のある病気です。
大腸内視鏡などの画像検査でがんなどの病気が発見されなければ、生活習慣(食事・生活・排便習慣)の改善で様子を見ます。
一般的に下痢気味の方に便失禁が起きやすいため、便の硬さを調整する食物繊維を積極的に摂取し、下痢の原因になる過度なアルコールやカフェインなどの摂取を控えます。
便意を感じにくい場合は、定期的にトイレに行く習慣をつけます。また下痢を防ぐポリカルボフィルカルシウムやロペラミド塩酸塩などの薬剤で改善を図ります。持病の薬が下痢症状を引き起こしている場合は、服用量の調整や種類の変更を試みます。これらで改善しなかった場合は、専門的な治療へと移行します。
では、専門的な検査・治療はどのように行われるのでしょうか?
肛門内にセンサーを入れて肛門の締まり具合を調べる直腸肛門内圧検査や、直腸内にバルーンを入れて直腸の感覚を調べる直腸感覚検査で、肛門や直腸の機能を専門的に調べます。どれも痛みを伴わず、10分程度で終わります。
検査結果に応じて、肛門の締まり具合を観察しながら骨盤底筋訓練を行う「バイオフィードバック療法」や大腸内を定期的に洗浄する「経肛門的洗腸療法」など専門的な治療が行われます。特に、骨盤底筋訓練は正しく行わないと、逆効果なので注意が必要です。
生活改善や薬による治療で効果がなかった場合は、仙骨神経刺激療法(SNM)という外科的な治療法があります。心臓のペースメーカーのように幅5.1㎝、重さ22gの刺激装置をお尻の上部に手術で埋め込み、リモコン装置で、肛門や直腸の働きに関係する仙骨神経を電気的に刺激して、便失禁の症状を改善します。手術は2段階で、1回目で効果を確認した後、2回目で刺激装置を埋め込みます。1回目で効果がなかった場合は、電極を取り除く手術を行います。SNMを行える医師や医療機関は「おしりの健康.jp」で調べることができます。
仙骨神経刺激療法(SNM)
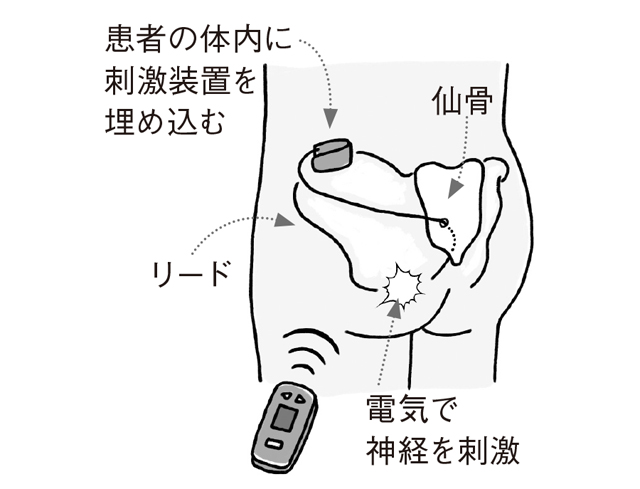
SNMは2014年より保険適用になり、体への負担が少ない新たな治療法として注目されています。このように、便失禁は治療法のある病気です。1人で悩まず、医療機関で気軽に相談してください。
取材・文/古谷玲子(デコ)





